Кишечный токсикоз с эксикозом. Степени дегидратации. Принципы расчета жидкости для регидратационной терапии
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Синдром обезвоживания (дегидратации, эксикоза) — определяется острой потерей массы тела при развитии ОКИ, выраженной в процентах к исходной.
Симптомокомплекс
Поведение ребенка.
Цвет кожи.
Наличие слез.
Упругость глазных яблок.
Сухость языка и слизистой полости рта.
Быстрота расправления кожной складки в области живота.
Состояние родничка.
Частота и характер дыхания и пульса, а также частота стула и объем одной дефекации.
Кратность рвоты.
Выраженность жажды.
Состояние диуреза.
Чем младше ребенок, тем чувствительнее его организм к любому водному дефициту, т.к. все ткани содержат большое количество лабильной внеклеточной жидкости.
Для оценки степени обезвоживания ВОЗ предложены следующие критерии:
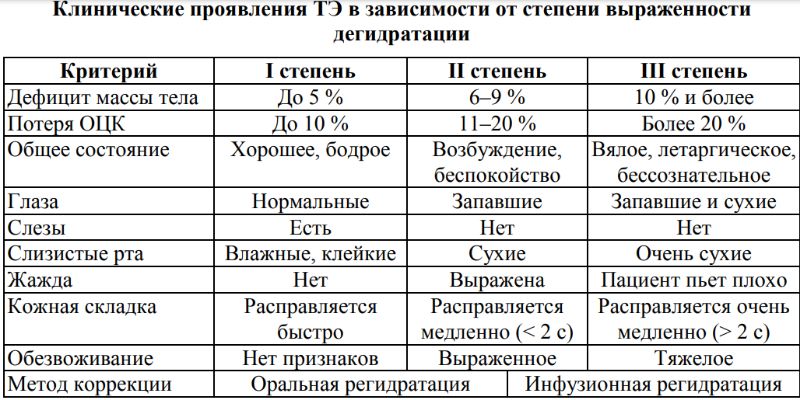
Критерии оценки степени обезвоженности по ВОЗ
Клинические проявления
дегидратация I степени: жажда и небольшое беспокойство ребенка; кожная складка расправляется чуть медленнее, чем обычно, иногда определяется сухость губ; другие признаки дегидратации отсутствуют;
дегидратация II степени: резкое беспокойство, раздражимость, а иногда сонливость; глаза слегка запавшие, рот и язык сухие; усиливается жажда: дети постарше просят пить, а маленькие пьют с жадностью, когда им предлагают жидкость из чашки или ложки; кожная складка расправляется медленнее, чем обычно (но не более 2 секунд); западает большой родничок; могут отсутствовать слезы; отмечаются умеренно выраженные мраморность и бледность кожи; появляются тахикардия и одышка, может снижаться диурез;
дегидратация III степени: дети обычно летаргичны, заторможены или даже без сознания; глаза глубоко запавшие, слезы отсутствуют; слизистая полости рта и язык очень сухие, яркие; бодрствующих больных мучает жажда, однако при ступоре больной может пить плохо или совсем не пить; кожная складка расправляется очень медленно (более 2 секунд); большой родничок резко запавший; дыхание учащенное и глубокое, выраженная тахикардия, которая может сменяться брадикардией; у больного может отсутствовать мочеиспускание в течение 6 часов и более; в случае гиповолемического шока измеряемое на руке систолическое давление крови низкое или не определяется, руки и ноги холодные и влажные, имеется выраженная мраморность кожных покровов, ногтевые ложа цианотичные.
Лечение
Регидратация оральными растворами солей при дегидратации I-IIА степени проводится в 2 этапа. Объем жидкости в сутки равен физиологическим потребностям (далее — ФП), жидкости возмещения объема (далее — ЖВО), жидкости текущих патологических потерь (далее — ЖТПП).
На 1 этапе (первые 6 часов) объем жидкости равен ЖВО+ 1/4ФП. Объем ЖВО=m*%потерь*10, где m – масса тела ребенка, кг; % потерь – дефицит массы тела, развившийся в связи с дегидратацией; 10 – поправочный коэффициент. Уровень ФП определяется по специальным таблицам или ориентировочно: для детей с массой до 10 кг — 100 мл/кг/сут; для детей с массой 11-20 кг – 1000 мл+50 мл/кг/сут на каждый килограмм массы тела свыше 10 кг; при массе тела ребенка свыше 20 кг – 1500 мл+ 20 мл/кг/сут на каждый кг массы тела свыше 20 кг.
2-й этап – поддерживающая оральная регидратация. Объем складывается из ЖТПП+1/4ФП каждые 6 часов. ЖТПП включает в себя тот объем жидкости, который ребенок потерял за предыдущие 6 часов. Он состоит: 1) из потерь жидкости со стулом: каждый водянистый стул у детей младше 2-х лет требует введения 5-10 мл/кг жидкости (50-100 мл), у детей старше 10 лет (и детей с массой более 40 кг) — 200-500 мл; 2) потерь жидкости со рвотой: 5-10 мл/кг после каждого эпизода рвоты.
Критерии эффективности
исчезновение или уменьшение симптомов обезвоживания;
прекращение водянистой диареи или уменьшение объема испражнений;
восстановление нормального диуреза.
