Внезародышевые органы
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Внезародышевые органы формируются в период эмбрионального развития вне тела зародыша, но принимают активное участие в процессах роста и развития эмбриона и плода и перестают функционировать до или при рождении. Дифференцировка тканей внезародышевых органов идет сокращенно и ускоренно по сравнению с зародышевыми, поэтому провизорные органы формируются гораздо раньше и начинают активно функционировать уже в то время, когда клетки самого зародыша только вступили на путь дифференцировки. Старение тканей внезародышевых органов происходит очень быстро. Кроме того, провизорные ткани отличаются от дефинитивных следующими свойствами: эпителий выполняет сразу несколько функций, свойственных разным дефинитивным эпителиальным тканям: покровную, гормонпродуцирующую, всасывающую, секреторную; соединительная ткань не отличается разнообразием клеточного состава и содержит много аморфного вещества, богатого гликозаминогликанами.
Внезародышевые органы начинают формирование на 2-й неделе эмбриогенеза. В это время концептус представляет собой сферу, стенкой которой является трофобласт. У одного из полюсов трофобласта располагается зародышевый диск. Из зародышевого диска выселяются клетки внезародышевой мезенхимы. Они выстилают изнутри трофобласт, соединяют его с зародышевым диском (соединяющий их тяж называется амниотической ножкой), участвуют в образовании стенок внезародышевых органов.
Желточный мешок
Желточный мешок формируется с 9-10-х суток эмбриогенеза и на этом сроке представляет собой полусферу под зародышевым щитком. Его стенка состоит из эпителия (гипобласт) и соединительной ткани (внезародышевая мезенхима). Зрелый желточный мешок представляет собой грушевидную структуру около 5 мм в диаметре, связан со средней кишкой желточным стебельком и входит в состав пуповины. К концу 3-го месяца желточный стебелек и мешок полностью облитерируются.
На второй неделе эмбриогенеза в мезенхиме желточного мешка появляются кровяные островки. Периферические клетки островков образуют стенку капилляра, центральные — первичные стволовые кроветворные клетки, которые по сосудам поступают в организм зародыша. В качестве кроветворного органа желточный мешок функционирует до 7-8-й недели эмбриогенеза.
Кроме того, в эпителии желточного мешка обнаруживаются первичные половые клетки. На 4-й неделе эмбрионального развития они мигрируют в зачатки гонад, где дифференцируются в гаметы.
Аллантоис
К началу 3-й недели эмбрионального развития задняя стенка желточного мешка формирует аллантоис — небольшой вырост, который врастает в амниотическую ножку (тяж внезародышевой мезенхимы, который тянется от зародышевого диска к трофобласту). Стенка аллантоиса состоит из эпителия (гипобласт) и соединительной ткани (внезародышевая мезенхима). У человека аллантоис остается недоразвитым и играет роль проводника сосудов: вдоль аллантоиса проходят кровеносные сосуды от тела эмбриона к хориону, а значит, к плаценте. На 2-м месяце эмбриогенеза аллантоис атрофируется и превращается в тяж клеток, который вместе с редуцированным желточным мешком входит в состав пупочного канатика.
Амниотическая оболочка. Пуповина
Амнион формируется с 9-10-х суток эмбриогенеза и представляет собой купол над зародышевым щитком, стенка которого представлена эпителием (эпибласт) и соединительной тканью (внезародышевая мезенхима).
К концу 2-й недели эмбриогенеза амнион и желточный мешок отодвигаются от быстро растущего трофобласта, но остаются связанными с ним посредством соединительнотканного тяжа — амниотической ножки.
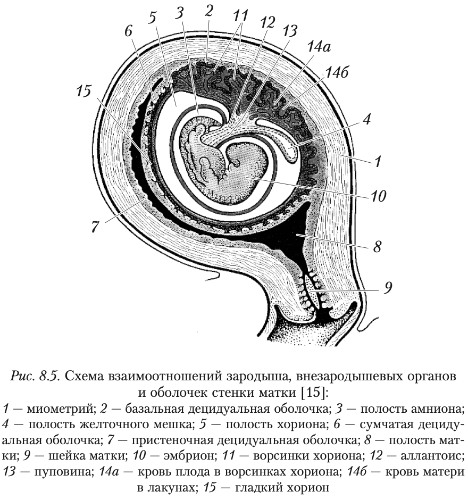
К концу 3-й — началу 4-й недели эмбрион приподнимается над желточным мешком, боковые края щитка подворачиваются книзу так, что зародышевая энтодерма, служившая крышей желточного мешка, втягивается в тело зародыша, и формируется зачаток кишки. Эмбрион вдавливается в полость амниона, который формирует складки, окружающие зародыш снизу. Складки амниона сдвигают желточный мешок вплотную к амниотической ножке и окружают эти внезародышевые органы — формируется пупочный канатик (пуповина). Пупочный канатик снаружи покрыт эпителием, переходящим с одной стороны в эпидермис кожи плода, а с другой — в эпителий амниотической выстилки. Внутри пупочного канатика находится слизистая соединительная ткань, в которой располагаются остатки желточного мешка, аллантоиса и кровеносные сосуды (две пупочные артерии и одна вена), связывающие плод и плаценту.
Таким образом, на 2-м месяце развития эмбрион оказывается окруженным амниотической оболочкой, основная функция которой — продукция и резорбция амниотической жидкости. По мере роста эмбриона и увеличения полости амниона наружная соединительнотканная часть его стенки подрастает к соединительной ткани, лежащей под трофобластом, и срастается с ней. Формируется оболочка, изнутри выстланная эпителием амниона, снаружи покрытая эпителием трофобласта с общей соединительной тканью между ними. Это и есть оболочка (в акушерской практике чаще оболочки) плода. Она образует стенку резервуара, заполненного постоянно сменяющейся амниотической жидкостью, в которой находится плод человека.
Источники амниотической жидкости: эпителий амниона, продукты диффузии из интерстиция плаценты, продукты секреции дыхательных путей плода, моча плода (фактически — фильтрат плазмы, не содержащий продуктов метаболизма, так как функцию удаления метаболитов выполняет плацента).
Пути удаления амниотической жидкости: резорбция эпителием амниона и заглатывание плодом.
Околоплодные воды — коллоидный раствор сложного биохимического состава, который полностью обновляется за 3 часа. 99 % амниотической жидкости — это вода.
В ней находятся органические и неорганические соединения, эпителиальные клетки с поверхности кожи.
Значение амниотической жидкости:
смягчает внешние воздействия на плод;
обеспечивает симметричный рост эмбриона и плода и предотвращает прирастание амниона к коже плода;
создает условия для двигательной активности плода;
служит барьером для инфекций;
способствует формообразовательным процессам при развитии легких, ротовой полости и пищеварительной системы плода;
участвует в поддержании постоянной температуры, гомеостаза жидкости и электролитов.
Хорион
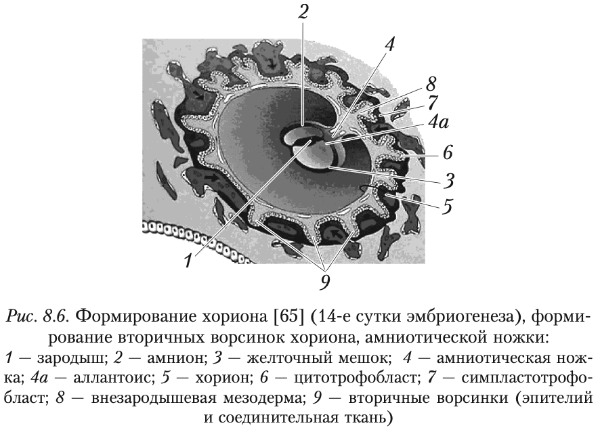
В процессе имплантации трофобласт образует выросты — первичные ворсинки, которые увеличивают площадь контакта трофобласта вначале со слизистой оболочкой матки, затем — с кровью матери. На 9-11-е сутки в первичные ворсинки трофобласта врастает внезародышевая мезенхима. Таким образом формируются вторичные ворсинки.
Они равномерно покрывают всю поверхность контакта, образуется ворсинчатая оболочка — хорион.
Вторичные ворсинки снаружи покрыты СТБ, под ним залегает в 1-2 слоя ЦТБ (эпителиальный слой), а сердцевину составляет внезародышевая мезенхима (соединительнотканная строма ворсинки). В строме вторичных ворсинок хориона в начале 3-й недели начинается ангиогенез. Ворсинки с кровеносными сосудами называются третичными.
Вначале ворсинки покрывают весь хорион, но продолжают развиваться лишь те, которые обращены к миометрию (ворсинчатый хорион). Те, которые обращены к полости матки, подвергаются обратному развитию, поверхность хориона становится гладкой (гладкий хорион).
Вдоль аллантоиса по амниотической ножке сосуды третичных ворсинок прорастают по направлению к эмбриону и объединяются с его сосудами. С началом сердечных сокращений начинается кровоток в сосудах эмбриона и ворсинок. Поскольку ворсинки разрушили слои слизистой оболочки матки и погрузились в материнскую кровь, то через стенку ворсинки начинается обмен веществ между кровью матери и эмбриона. Кислород и питательные вещества, диффундирующие из материнской крови в сосуды ворсинок, поступают к эмбриону, а углекислый газ и продукты метаболизма — обратно. Гистиотрофный тип питания сменяется гематотрофным — начинается плацентарное кровообращение.
Плацента
Плацента — внезародышевый орган, обеспечивающий связь плода с материнским организмом, дисковидной формы, к концу беременности достигающий диаметра 15-20 см, толщины 2-3 см, веса 500-600 г.
Общая поверхность хориальных ворсинок — около 16 м^2. Развитие плаценты начинается с 3-й недели, заканчивается к 12-й неделе.
Структурно в плаценте выделяют две части:
плодную — это ворсинчатый хорион и прилегающая к нему амниотическая оболочка;
материнскую — видоизмененный функциональный слой эндометрия, отторгающийся при родах (базальная часть децидуальной оболочки).
Плацента выполняет следующие функции:
Транспортная функция включает дыхательную (транспорт газов), питательную (транспорт глюкозы, аминокислот, жирных кислот, воды, электролитов, витаминов), экскреторную (транспорт билирубина, мочевины и других продуктов обмена) функции, транспорт антител и гормонов.
Защитная функция — наличие плацентарного барьера препятствует проникновению в кровь плода некоторых микроорганизмов, токсинов, ряда ядовитых веществ, а также антигенов плода в кровь матери. Тем не менее, плацента человека проницаема для большого количества веществ, среди которых лекарственные препараты (антибиотики, гормоны, витамины), токсины, вирусы, бактерии, алкоголь, продукты курения.
Эндокринная функция плаценты осуществляется в основном трофобластом (большей частью — СТБ), а также децидуальными клетками.
