Ретровирусы. Вирусы иммунодефицита человека (ВИЧ). ВИЧ-инфекция: патогенез, иммунитет. СПИД-ассоциированные заболевания
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Ретровирусы
Ретровирусы (Retroviridae) – семейство сложных вирусов, включающее семь родов, представители которых вызывают заболевания млекопитающих, птиц и рыб. В патологии человека значение имеют представители рода Lentivirus (ВИЧ-1, ВИЧ-2) и Deltaretrovirus (вирусы Т-клеточных лейкозов: HLTV-1, HLTV-2).
Ретровирусы имеют уникальное строение генома и особый механизм репродукции:
однонитевая нефрагментированная +РНК в виде двух идентичных молекул, соединенных между собой (единственное семейство с диплоидным геномом);
имеют обратную транскриптазу (ревертазу), которая обладает активностью:
РНК-зависимой ДНК-полимеразы (РНК→ДНК);
ДНК-зависимой ДНК-полимеразы (ДНК→ДНК);
РНКазы Н (в гибриде РНК-ДНК разрушает РНК);
благодаря ревертазе РНК-геном вируса превращается в ДНК-геном и интегрируется в клетку-хозяина, в результате чего она погибает или становится опухолевой;
в связи с отсутствием у обратной транскриптазы систем контроля, частота мутаций при репликации высока, что обуславливает изменчивость вирусных белков и трудности в создании вакцин.
Вирусы иммунодефицита человека (ВИЧ)
Впервые заболевание, протекающее с глубокими нарушениями иммунной системы, было описано в 1981 г. в США после анализа ряда случаев, наблюдавшихся с 1978 г. Заболевшие погибали от оппортунистических инфекций (что случается редко среди здоровых молодых людей), а также от экзотической на то время опухоли – саркомы Капоши.
Первоначально новую нозологическую форму называли «болезнью четырех Г» (как полагали, группы риска: гомосексуалы, героинщики, гаитяне и гемофилики) или GRID (gay related immune deficiency – иммунодефицит гомосексуалистов).
В 1982 г. заболевание было названо СПИД (синдром приобретенного иммунодефицита), а следом двумя учеными независимо был выделен вирус-возбудитель (Монтанье, Франция – 1983 г.; Галло, США – 1984 г.). В 1986 г. ему было присвоено название ВИЧ (вирус иммунодефицита человека).
В настоящее время выделяют два вида вируса: ВИЧ-1 и ВИЧ-2 (выделен в 1986 г.). Оба они относятся к роду лентивирусов (Lentivirus) семейства ретровирусов (Retroviridae). Считается, что в человеческую популяцию вирусы проникли от обезьян. Они имеют принципиально общую структуру вирионов и геномов, но отличаются составом белков.
Общая характеристика:
тип: сложный, симметрия икосаэдрическая;
форма: сферическая;
размеры: 100-120 нм;
геном: однонитевая диплоидная нефрагментированная +РНК.
Структура (число характеризует массу в килоДальтонах):
в липидную оболочку встроены гликопротеиновые шипы gp120 (на поверхности вириона) и gp41 (пронизывает липидную оболочку);
сердцевина вируса состоит из нуклеокапсидных (p7, p9), капсидных (p24, p25), матриксных (p6, p17) белков и белков протеазы (p10, p11).
Геном (всего 9 генов):
структурный ген gag («групповые антигены») кодирует нуклеокапсидные, капсидные, мактриксные белки и белки протеазы;
структурный ген pol («полимеразный») кодирует обратную транскриптазу и интегразу;
структурный ген env (envelope – «оболочка») у ВИЧ-1 кодирует гликопротеины gp120 и gp41;
шесть функциональных генов: tat, rev, nef, vif, vpr, vpu (vpx у ВИЧ-2).
Антигенная структура:
ВИЧ-1 и ВИЧ-2 отличаются геном env, а значит – гликопротеинами липидной оболочки;
как и для всех ретровирусов, для ВИЧ характерно большое число мутаций, которые ведут к широкому антигенному разнообразию;
для ВИЧ-1 выделяют 4 группы (M, N, O, P), причем в самой большой группе М различают 11 подтипов (A-K), среди которых наиболее распространены А, B и С;
Репродукция:
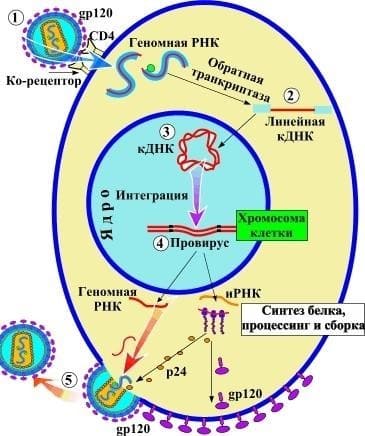
Гликопротеин gp120 связывается с CD4-рецептором (преимущественно Т-хелперов, но также макрофагов, моноцитов, астроглии и др.), оболочка ВИЧ сливается с ЦПМ, геномная РНК и обратная транскриптаза выходят в цитоплазму.
На геномной +РНК обратная транскриптаза синтезирует –ДНК, и уже на ней строится комплементарная цепь с образованием двойной кольцевой нити (кДНК).
Кольцевая ДНК интегрируется (фермент интеграза) с хромосомной ДНК клетки, образуя рекомбинантную ДНК – провирус.
С провирусной ДНК синтезируются геномная РНК и мРНК, обеспечивающие синтез компонентов вирионов.
Вирионы выходят из клетки почкованием.
Результаты взаимодействия различных клеток с ВИЧ:
Т-хелперы и астроциты – гибель;
В-лимфоциты – поликлональная активация;
моноциты, макрофаги, дендритные клетки – не деградируют, служат резервуаром.
ВИЧ-инфекция: патогенез, иммунитет. СПИД-ассоциированные заболевания
ВИЧ-инфекция – это медленная антропонозная инфекция, передающаяся через биологические жидкости (кровь, сперма, вагинальный секрет, грудное молоко). Наиболее частые пути заражения – половой, парентеральный, вертикальный. Воздушно-капельным, фекальнооральным и контактно-бытовым путем возбудитель не передается.
По состоянию на 2016 г. в мире насчитывается около 37 млн человек, зараженных ВИЧ. Примерно 2,5 млн человек заражается и 1 млн человек умирает ежегодно. Две трети случаев заражения и смерти приходятся на Африку, где к югу от Сахары вирусом заражено примерно 5% взрослого населения. В то же время ВИЧ-инфекция считается пандемической, поскольку проявляет себя во всех странах мира.
В основе патогенеза болезни лежит прогрессирующее уменьшение количества CD4+-клеток (особенно Т-хелперов), которое возникает в результате их апоптоза, образования синцитиев (склеивания), аутоиммуных реакций или нарушения их пролиферации.
Вследствие этого возникает глубокий вторичный иммунодефицит, при котором резко снижена сопротивляемость организма оппортунистическим инфекциям и часто развиваются некоторые опухоли. Также вирус поражает ЦНС, вызывая гибель астроцитов, и как следствие – нейронов.
В развитии болезни выделяют следующие стадии:
инкубационный период (несколько недель или месяцев);
стадия первичных проявлений (несколько дней или недель) – диссеминирование вируса, образование антител; клиника банальной острой инфекции – лихорадка, лимфаденопатия;
субклиническая стадия (от нескольких месяцев до 10 лет) – медленное развитие иммунодефицита, субфебрильная температура, потеря массы тела, усталость, ночная потливость;
стадия вторичных проявлений (несколько лет) – развитие оппортунистических инфекций, возможно появление признаков деменции из-за поражения ЦНС;
терминальная стадия (СПИД – синдром приобретенного иммунодефицита) – утяжеление клиники оппортунистических инфекций, истощение, опухоли (саркома Кáпоши, неходжкинская лимфома), психические расстройства; средняя продолжительность жизни после постановки диагноза СПИД – 9 месяцев.
Заболевания, наиболее часто встречающиеся у ВИЧ-инфицированных (особенно у больных СПИД), называют СПИД-ассоциированными заболеваниями. Они могут развиваться и у иммунокомпетентных лиц, но протекают обычно в скрытой или легкой форме. Болезни, которые у иммунокомпетентных лиц встречаются чрезвычайно редко и почти достоверно указывают на СПИД, называют СПИД-индикаторными.
К СПИД-ассоциированным и СПИД-индикаторным болезням относят:
рецидивирующий кандидоз полости рта, а также кандидоз легких и пищевода;
лейкоплакия языка («волосатый язык»);
опоясывающий герпес;
тяжелое течение цитомегаловирусной инфекции (ЦМВ);
пневмоцистная пневмония;
токсоплазмоз (особенно с поражением ЦНС);
саркома Капоши (кожные бляшки на верхней части туловища, на слизистых рта).
В ответ на внедрение ВИЧ развивается гуморальный и клеточный иммунный ответ, однако парадоксальным образом он только способствует распространению вируса. Образующиеся антитела нейтрализуют лишь часть вирусов, действуя как фактор отбора и оставляя в циркуляции наиболее вирулентные клоны. В составе комплексов антиген-антитело вирус может распространяться. Кроме этого, антитела могут уничтожать и неинфицированные Т-хелперы и другие клетки, на которых окажутся вирусные белки.
Таким образом, разрушение иммунной системы происходит с момента проникновения вируса в организм.
