Топографическая анатомия глотки и шейной части пищевода, щитовидной и паращитовидных желез. Коникотомия. Трахеостомия
НАВИГАЦИЯ ПО СТРАНИЦЕ
Топографическая анатомия глотки
Скелетотопия. Глотка простирается от основания черепа до VI шейного позвонка, где переходит в пищевод. Глотка представляет собой конусообразную фиброзно-мышечную трубку, направленную суженным концом вниз.
Синтопия. В глотке выделяют носовую, ротовую и гортанную части. В глотке нет передней стенки, так как здесь находятся отверстия, сообщающие ее с полостями носа — хоаны, рта — зев, гортани —вход в гортань. По бокам к глотке прилежат верхние полюсы долей щитовидной железы и общие, а затем внутренние сонные артерии. Сзади располагаются длинные мышцы шеи, покрытые предпозвоночной фасцией.
Клетчаточные пространства. У задней и боковых стенок гортанной части глотки располагается окологлоточное пространство (spatium peripharyngeum), в котором выделяют:
Заглоточное пространство (spatium retropharyngeum), расположено между задней стенкой глотки и предпозвоночной фасцией.
Боковые окологлоточные пространства (spatium lateropharyngeum) — справа и слева от глотки.
Кровоснабжение:
Восходящая глоточная артерия (a. pharyngea ascendens), отходящая от наружной сонной артерии в сонном треугольнике.
Глоточные вены, спускаясь по латеральной стенке глотки по ходу восходящей глоточной артерии, вливаются одним или несколькими стволами во внутреннюю яремную вену (v. jugularis interna).
Иннервация:
Языкоглоточный нерв.
Блуждающий нерв.
Лимфоотток. Заглоточные лимфатические узлы (nodi retropharyngeales).
Топографическая анатомия шейной части пищевода
Скелетотопия. Шейная часть (pars cervicalis) пищевода длиной от 4,5 до 8,5 см лежит в рыхлой клетчатке чуть левее срединной линии между трахеей и позвоночным столбом на протяжении от VI шейного позвонка до уровня яремной вырезки грудины.
Синтопия. Спереди от пищевода лежит трахея, в борозде между ними лежат возвратные гортанные нервы. По передней стенке пищевода идет левая нижняя щитовидная артерия. С боков к шейной части отделу пищевода прилегают нижние полюсы боковых долей щитовидной железы. Сзади пищевода находится ретровисцеральное клетчаточное пространство.
Кровоснабжение:
Нижние щитовидные артерии.
Иннервация:
Возвратные гортанные нервы (из n.vagus).
Лимфа от шейной части пищевода оттекает в паратрахеальные и заглоточные лимфатические узлы.
Топографическая анатомия щитовидной железы
Щитовидная железа (glandula thyroidea) находится спереди и по сторонам гортани и трахеи. Она состоит из двух долей и перешейка. В каждой доле железы различают верхние и нижние полюсы.
Синтопия. Заднемедиальные поверхности боковых долей прилежат к гортани, трахее, трахеопищеводной борозде, а также к пищеводу, в связи с чем при увеличении боковых долей щитовидной железы возможно его сдавление. Сзади к долям железы прилежат общие сонные артерии, а медиальнее их — возвратные гортанные нервы. Верхний полюс железы достигает середины щитовидного хряща, а нижний – пятого или шестого кольца трахеи. Спереди щитовидную железу прикрывают грудино-подъязычные (mт. sternohyoidei), грудино-щитовидные (mт. sternothyreoidei) и лопаточно-подъязычные мышцы (mт. omohyoidei).
Кровоснабжение:
Верхние щитовидные артерии (аа. thyreoideae superiors), отходящие от наружной сонной артерии.
Нижние щитовидные артерии (аа. thyreoideae inferiores), отходящие от щито-шейного ствола.
Непарное щитовидное венозное сплетение (plexus venosus thyreoideus impar), лежащее на перешейке щитовидной железы.
Нижние щитовидные вены образуются из венозного сплетения на передней поверхности железы и непарного венозного сплетения (plexusthyroideus impar), и впадают в правую и левую плечеголовные вены.
Верхние щитовидные вены впадают во внутреннюю яремную вену.
Иннервация:
Нижний гортанный нерв. Пересекает нижнюю щитовидную артерию.
Верхний гортанный нерв.
Шейные узлы симпатического ствола.
Лимфоотток от щитовидной железы происходит в узлы, расположенные спереди и с боков от трахеи (nodi lymphatici praetracheales et paratracheales).
Топографическая анатомия паращитовидных желез
Располагаются на заднемедиальной поверхности боковых долей щитовидной железы в рыхлой клетчатке между ее фиброзной капсулой и наружной фасциальной капсулой. Верхние паращитовидные железы лежат на уровне нижнего края перстневидного хряща, нижние — на уровне нижней трети боковых долей щитовидной железы.
Коникотомия
Коникотомия — срединное рассечение гортани между перстневидным и щитовидным хрящами в пределах перстне-щитовидной связки.
Показания:
Стеноз просвета гортани различной этиологии (воспалительный, аллергический).
Обструкция гортани инородным телом.
Методика:
Пальпаторно определяют локализацию дуги перстневидного хряща и нижнего края щитовидного, углубление между ними соответствует конической связке.
Скальпель с узким лезвием ставят вертикально по средней линии шеи сразу над дугой перстневидного хряща режущей стороной кверху и одним движением вкалывают на глубину 1,5 см, но не более 2 см, рассекая все слои передней поверхности шеи и гортани.
Не извлекая скальпель, разрез продлевают на несколько миллиметров кверху до нижнего края щитовидного хряща.
После удаления скальпеля, в разрез вводят вначале ранорасширитель типа Труссо, а затем трахеотомическую трубку. Если этих инструментов нет, то края раны раздвигают тупым плоским предметом (тупым концом скальпеля) и в рану вводят полую трубку.
Осложнения:
Кровотечение (особенно опасно повреждение щитовидной железы).
Повреждение задней стенки гортани, голосовых связок и пищевода.
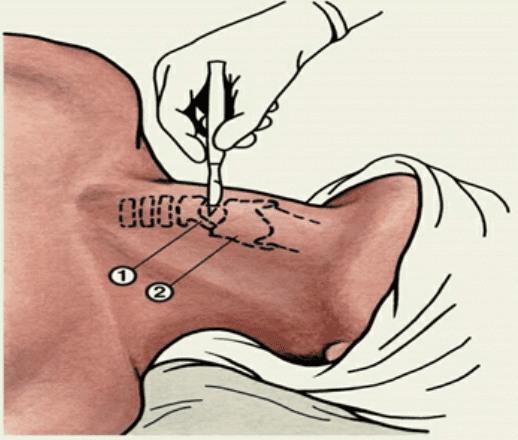
1 — перстневидный хрящ; 2 — щитовидный хрящ.
Трахеостомия
Трахеостомия — хирургическая операция на трахее, заключающаяся в формировании временного или постоянного отверстия в передней стенке трахеи.
Абсолютные показания:
Инородные тела верхних дыхательных путей, если их невозможно удалить.
Нарушение проходимости дыхательных путей при ранениях и закрытых травмах гортани и трахеи; острые стенозы гортани:
При инфекционных заболеваниях (дифтерия).
Специфических инфекционных гранулемах (склерома, туберкулез и др.).
Стенозы гортани, вызванные опухолями.
Сдавление колец трахеи извне воспалительными инфильтратами шеи.
Обширные ранения лицевого отдела черепа, при которых невозможно выполнить интубацию.
Относительные показания:
Стенозы после химических ожогов слизистой гортани и трахеи.
Необходимость искусственной вентиляции легких при черепно-мозговой травме.
Заболевания, сопровождающиеся нарушением функции дыхательного центра, параличом голосовых связок (полиомиелит, столбняк).
Методика:
В зависимости от места вскрытия трахеи и по отношению к перешейку щитовидной железы различают три вида трахеотомии: верхнюю (выше перешейка), среднюю (рассекают перешеек) и нижнюю (ниже перешейка, делают детям).
Положение больного на спине, под плечи подкладывают валик, чтобы голова была максимально запрокинута.
После обработки операционного поля и обезболивания (в экстренных случаях это не выполняют) при верхней трахеотомии щитовидный хрящ прочно фиксируют пальцами одной руки, а другой производят строго по срединной линии разрез тканей от середины щитовидного хряща вниз на 5–6 см. При нижней трахеотомии (у детей) разрез выполняют от яремной вырезки вверх на 4–5 см строго по средней линии.
Рассекают послойно кожу с подкожной клетчаткой и поверхностной фасцией, затем по желобоватому зонду белую линию шеи. Мышцы, расположенные ниже подъязычной кости, отводят в сторону. Рассекают в поперечном направлении связку, фиксирующую к перстневидному хрящу перешеек щитовидной железы, последний оттягивают книзу.
Фиксируют перстневидный хрящ однозубым крючком и приподнимают трахею кпереди. Вскрывают ее кольца скальпелем под острым углом к ее поверхности брюшком кверху от перешейка щитовидной железы.
В разрез трахеи вставляют расширитель Труссо и вводят канюлю в три приема:
Устанавливают щиток в сагиттальной плоскости тела.
После введения канюли в просвет трахеи щиток переводят во фронтальную плоскость.
Конец канюли продвигают в глубину трахеи до соприкосновения щитка с кожей. Рану суживают наложением узловых швов на верхний и нижний края разреза, а канюлю фиксируют к шее пациента.

![Zaka-zaka [CPS] RU + CIS](/_nuxt/img/zaka-2.c18a627.png)



