Топографическая анатомия печени. Резекция и ушивание раны печени
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Топографическая анатомия печени
Большей своей частью располагается в правой части верхнего этажа брюшной полости.
Голотопия: проецируется как на брюшную, так и на грудную стенки. Правая доля печени почти целиком проецируется на правую подгрудную область груди, а левая — на надчревную область живота и левую подгрудную область груди.
Скелетотопия: относительно постоянна лишь верхняя граница печени (средняя подмышечная линия — VIII ребро; среднеключичная линия — четвертое межреберье; парастернальная линия — хрящ V ребра; передняя срединная линия — немного выше основания мечевидного отростка). В норме нижний край печени справа по средней подмышечной линии соответствует десятому межреберью, затем проходит по краю реберной дуги, у правой среднеключичнои линии выходит из-под нее и идет косо влево и вверх, проецируясь по срединной линии тела на середине расстояния между пупком и основанием мечевидного отростка. Левую часть реберной дуги нижний край печени пересекает примерно на уровне хряща VI ребра.
Синтопия: правая доля — правая почка, правый надпочечник, 12-перстная кишка, желчный пузырь, нижняя полая вена, правый изгиб ободочной кишки; левая доля — желудок, пищевод.
В печени различают две доли (правая и левая), пять секторов и 8 сегментов. Границей между правой и левой долями является плоскость, проведенная через ямку желчного пузыря.
Печень покрыта брюшиной с трех сторон (мезоперитонеально), за исключением внебрюшинного поля диафрагмальной поверхности.
При переходе висцеральной брюшины с печени на соседние органы образуются печеночно-желудочная, печеночно-дуоденальная ( в ней проходят: собственная печеночная артерия (слева), общий желчный проток (справа) и воротная вена между ними и сзади) и печеночо-почечная связки.
Кровоснабжение:
Собственно печеночная артерия (a. hepatica propria) отходит от общей печеночной артерии, являющейся одной из ветвей чревного ствола. Собственно печеночная артерия вначале идет слева, затем спереди воротной вены и у ворот печени делится на правую и левую печеночные ветви, идущие к соответствующим ее долям. От правой печеночной ветви отходит желчнопузырная артерия (a. cystica), от собственно печеночной — привратниковая артерия (a. pylorica).
Воротная вена представляет собой коллектор вен, отходящих от непарных органов брюшной полости. Воротная вена образуется позади головки поджелудочной железы за счет слияния селезеночной и верхней брыжеечной вен. В место слияния этих вен, реже в селезеночную, впадает венечная вена желудка (v. coronaria ventriculi), ее образуют правая и левая желудочные вены. Кроме того, в верхнюю брыжеечную или селезеночную впадает нижняя брыжеечная вена (v. mesenterica inferior). Обезвреженная кровь из печени по печеночным венам (vv. hepaticae) оттекает в нижнюю полую вену.
Лимфатические сосуды состоят из поверхностных и глубоких:
Поверхностные лимфатические сосуды, выходя из диафрагмальной поверхности печени, впадают в сосуды и узлы, расположенные возле места прохождения нижней полой вены и брюшной части пищевода через диафрагму.
Глубокие лимфатические сосуды располагаются по ходу кровеносных сосудов, впадая в сосуды и узлы в области ворот печени, также возле чревного ствола.
Иннервация осуществляется:
Симпатическими, парасимпатическими и чувствительными волокнами печеночного сплетения, производного чревного сплетения.
Нервы к воротам печени проходят вдоль печеночной артерии, воротной вены и общего желчного протока.
Резекция печени
Виды:
Анатомические (типичные): сегментарные резекции, левосторонняя гемигепатэктомия, правосторонняя гемигепатэктомия, левосторонняя латеральная лобэктомия, правосторонняя латеральная лобэктомия. Являются плановыми, перевязка сосудисто-экскреторных элементов в воротах.
Атипичные: клиновидная, краевая и поперечная. Производят в пределах здоровых тканей, перевязка сосудов внутрипаренхиматозно.
Показания: травмы, доброкачественные и злокачественные опухоли и другие патологические процессы, которые имеют ограниченную распространенность.
Оперативные доступы к печени:
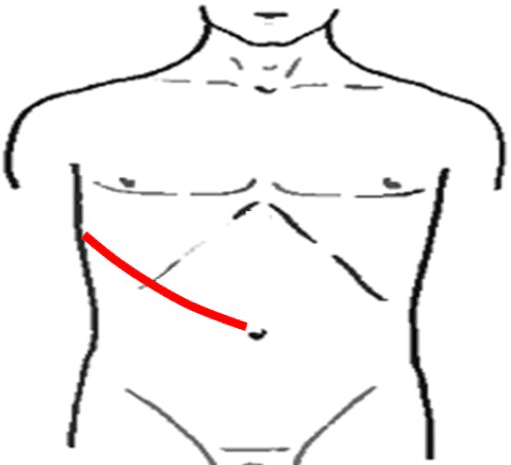
Курвуазье-Кохера (от верхушки мечевидного отростка на два пальца ниже правой реберной дуги и параллельно ей).
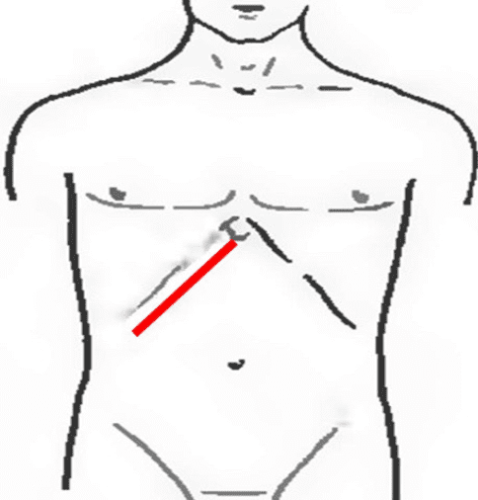
Федорова (от мечевидного отростка вниз по белой линии на 5 см, затем продолжается косо и параллельно правой реберной дуге).
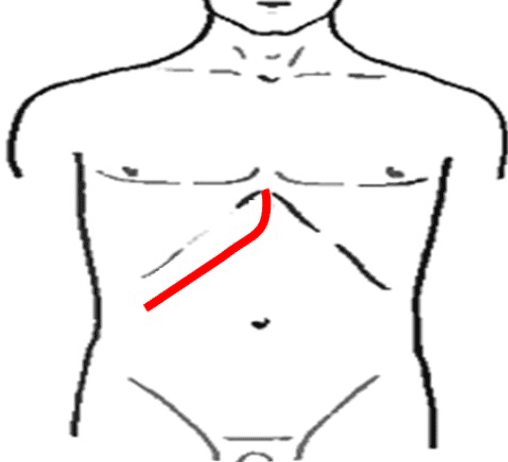
Рио-Бранко (разрез начинается вертикально по белой линии и, не доходя на 2 поперечных пальца до пупка, заканчивается косо вверх к концу 10 ребра).
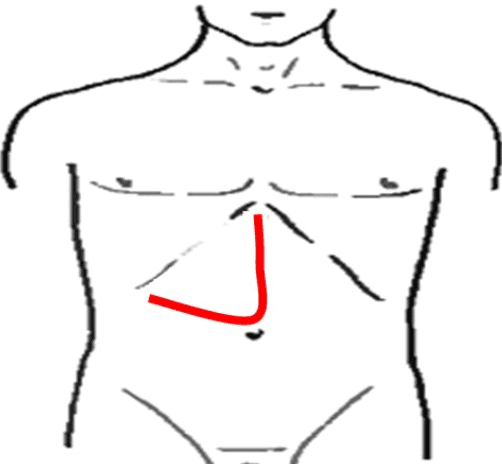
Куино (по восьмому межреберью от нижнего угла правой лопатки до пупка).
Этапы анатомической резекции:
Выделение в воротах печени сегментарной ветви печеночной артерии, сегментарной ветви воротной вены и сегментарного желчного протока.
После перевязки сегментарной ветви печеночной артерии участок паренхимы печени меняет цвет. По этой границе отсекают сегмент печени и находят печеночную вену, отводящую венозную кровь от данного участка, ее перевязывают и пересекают.
Далее раневую поверхность печени ушивают с использованием прямых атравматических игл с захватом в шов печеночной капсулы.
Этапы атипичной резекции:
Рассечение паренхимы.
Далее перевязывают пересеченные сосуды и желчные протоки.
Ушивают раневую поверхность печени.
Ушивание раны печени
Виды гемостатических швов печени:
Простой узловой. Вкол в паренхиму печени на 2 — 3 мм от края раны, проникает на всю ее глубину.
Шов Кузнецова-Пенского.
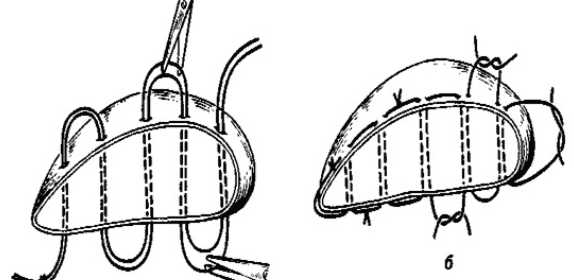
Шов Оппеля.
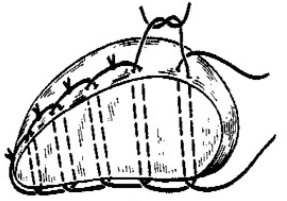
Техника:
Шов необходимо накладывать так, чтобы по отношению к сосудам он располагался поперечно.
Для лучшей остановки паренхиматозного кровотечения целесообразно рану тампонировать сальником, мышцей.
Швы необходимо накладывать таким образом, чтобы при завязывании узла нити не прорезали паренхиму. Лучше использовать П-образные или матрацные швы.
При затягивании нитей паренхима органа должна сдавливаться равномерно на всем протяжении линии шва.
Используют иглу с закругленным концом, которая не разрезает, а разъединяет ткань, количество проколов ткани минимально.
