Топографическая анатомия желчного пузыря и внепеченочных желчных протоков. Билиодигестивные анастомозы, дренирование общего желчного протока
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Топографическая анатомия желчного пузыря
Полый орган который, служит резервуаром для желчи и расположен на висцеральной поверхности печени, в ямке желчного пузыря.
Анатомически желчный пузырь делится на дно (fundus vesicae felleae), тело (corpus vesicae fellea), воронкообразную суживающуюся часть (infundibulus) и выходную часть — шейку (collum vesicae felleae).
Нижнебоковые и задняя поверхности пузыря покрыты висцеральной брюшиной (мезоперитонеально). В некоторых случаях брюшина покрывает желчный пузырь со всех сторон (интраперитонеально) с образованием брыжейки или без нее.
Дно пузыря расположено у переднего края печени и проецируется на передней стенке живота в углу, образованном правой реберной дугой и наружным краем прямой мышцы живота.
Шейка пузыря переходит в пузырный проток (ductus cysticus), который в области ворот печени соединяется с общим печеночным протоком (ductus hepaticus communis, образуется за счет слияния правого и левого печеночных протоков), образуя общий желчный проток (ductus choledochus), который можно разделить на 4 части:
Наддвенадцатиперстная (pars supraduodenalis), протяженностью от начала протока до верхнего края 12-перстной кишки — наиболее длинная, доступная для исследования и оперативного вмешательства.
Позадидвенадцатиперстная (pars retroduodenalis), расположенная позади верхнего горизонтального отдела 12-перстной кишки.
Панкреатическая (pars pancreatica), проходящая в толще поджелудочной железы.
Внутристеночная (pars intramuralis), лежащая в толще стенки 12-перстной кишки и открывающаяся в просвет ее на вершине большого сосочка (papilla duodeni major, Фатеров сосочек) самостоятельно или сливаясь с протоком поджелудочной железы.
Перед впадением общего желчного протока в двенадцатиперстную кишку образуется расширение печёночно-поджелудочная ампула (ampula hepatopancreatica). Перед печеночно-двенадцатиперстной ампулой происходит утолщение мышечного слоя ductus choledochus и образуется сфинктер общего желчного протока — m. sphincter ductus choledochi (сфинктер Одди).
Кровоснабжение:
Желчнопузырная артерия (a. cystica) от правой ветви собственной печеночной артерии. У шейки пузыря желчнопузырная артерия делится на две ветки: одна проходит по верхней поверхности пузыря, другая, наиболее крупная, по нижней поверхности, покрытой брюшиной. Для ее обнаружения пользуются опознавательным треугольником Калло (Calot), двумя сторонами которого являются: справа пузырный и слева общий печеночный проток и сверху образущая основание треугольника желчепузырная артерия.
Вены пузыря образуют широкую сеть анастомозов с внутрипеченочными ветвями воротной вены. Венозный отток осуществляется в правую ветвь воротной вены через желчнопузырную вену.
Лимфатические сосуды желчного пузыря впадают в лимфатические узлы, расположенные возле его шейки. Часть лимфатических сосудов, минуя эти узлы, впадает в печеночные лимфатические узлы в области печеночно-дуоденальной связки. Некоторые лимфатические протоки впадают в панкреато-дуоденальные лимфатические узлы.
Иннервация:
Блуждающий нерв.
Симпатический нерв.
Внутренностный нерв.
Диафрагмальный нерв.
Билиодигестивные анастомозы
Создание билиодигестивных анастомозов показано:
При наличии протяженных стриктур терминального отдела холедоха и сфинктера Одди.
Холедохолитиазе с признаками холангита и возможности рецидива камнеобразования.
Травмах протоков.
Опухолевых поражениях протоков (рак большого дуоденального сосочка, терминального отдела холедоха) и головки поджелудочной железы.
Виды:
Холедоходуоденоанастомоз чаще выполняют по методике Юроша–Виноградова. С этой целью в поперечном направлении рассекают переднюю стенку pars horisantalis superior duodini, к которой подводят часть общего желчного протока и стенку последнего рассекают в продольном направлении. Наложение анастомоза атравматическим шовным материалом позволяет создать своеобразный клапан, который предупреждает затекание содержимого 12-перстной кишки в желчевыводящие протоки.
Гепатикодуоденоанастомоз. Образуют соустья соответственно между общим печеночным протоком (реже правым или левым) и 12-перстной.
Гепатикоеюноанастомоз. Образуют соустья соответственно между общим печеночным протоком (реже правым или левым) и тощей кишкой.
Холецистогастроанастомоз. Образуют соустье между ЖП и желудком по типу «бок в бок», выполняют у онкологических больных при неоперабельных опухолях головки поджелудочной железы и большого дуоденального сосочка.
Холецистоеюноанастомоз — анастомоз между ЖП и тонкой кишкой.
Дренирование общего желчного протока
Показаниями к дренированию желчных протоков являются:
Декомпрессия на фоне внутрипротоковой гипертензии.
Интраоперационная холангиография.
Контроль за динамикой восстановления пассажа желчи в 12-перстную кишку.
Виды:
Чрескожное чреспеченочное, когда пункция желчных протоков осуществляется под контролем ультразвука или рентгенотелевидения:
Для этого визуализируют желчный проток, наиболее удобный для дренирования. В намеченной точке делают разрез кожи, через который проводят наружную иглу и под УЗИ-контролем осуществляют пункцию.
После визуализации кончика иглы в просвете желчного протока удаляют стилет. Правильность положения иглы контролируют по вытеканию желчи или ее аспирации шприцем.
Затем через просвет иглы в желчный проток вводят проводник. Последний под УЗИ-контролем продвигают как можно дальше таким образом, чтобы его конец был направлен к обтурированному отделу билиарного дерева.
После введения проводника пункционную иглу извлекают и по нему последовательно вводят дилататоры, которыми бужируют отверстие в печени и передней стенке желчного протока.
Далее по проводнику до уровня обструкции низводят дренажную трубку, после чего проводник удаляют и проводят аспирацию максимально возможного количества желчи. Правильность положения катетера контролируют рентгенологически, выполняя фистулохолангиографию.
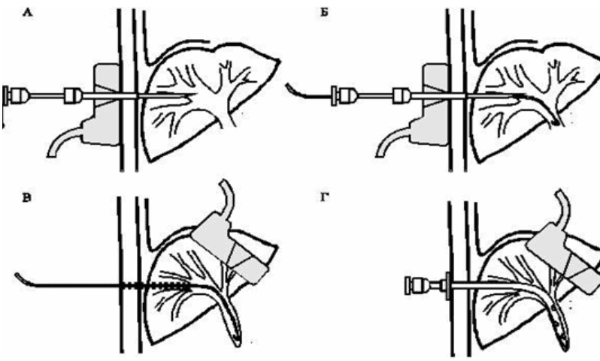
а — пункция дилатированного желчного протока под УЗИ-контролем; б — извлечение стилета и введение проводника; в — извлечение пункционной иглы и введение по проводнику дилататора; г — введение по проводнику дренажной трубки и извлечение проводника
Эндопротезирование. Эндопротез (полиуретан, тефлон, металл с эффектом «памяти формы») устанавливают путем чрескожной чреспеченочной катетеризации протока. С этой целью по проводнику в область окклюзии последовательно вводят дилататоры возрастающего диаметра. Затем с помощью катетерной системы, состоящей из внутреннего направителя и последовательно надетых на него эндопротеза и толкателя, эндопротез подводят по проводнику к зоне стеноза.
Интраоперационные:
По Пиковскому: через культю пузырного протока один конец дренажной трубки вводят в общий желчный проток по направлению к 12-перстной кишке, а второй выводят наружу.
По Вишневскому: один конец дренажной трубки, имеющей боковые отверстия, вводят через холедохотомическое отверстие по направлению к печени, а второй выводят наружу.
По Керу: через холедохотомическое отверстие вводят Т-образный дренаж, один конец которого выводят наружу, а остальные направляют в сторону печени и 12-перстной кишки.
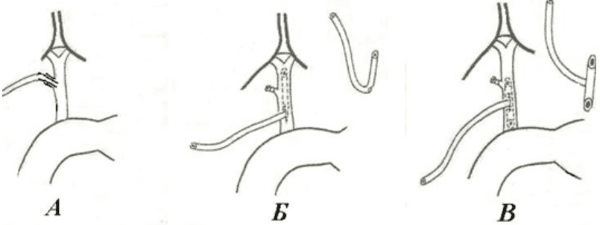
а — по Пиковскому; б — по Вишневскому; в — по Керу
