Хроническая сердечная недостаточность: диагностика и клиническая картина
НАВИГАЦИЯ ПО СТРАНИЦЕ
легко понять и запомнить
Диастолическая и систолическая дисфункция миокарда
Объективная оценка проводится при помощи ЭхоКГ с допплеровским исследованием.
Для оценки диастолической функции миокарда (его способности к расслаблению) решающим является определение пиковых скоростей трансмитральных волн Е, А и их отношения.
Волна Е соответствует пассивному наполнению ЛЖ, а волна А – активному (в ходе сокращения предсердий).
Для оценки систолической функции миокарда (его способности к сокращению) определяют фракцию выброса (ФВ) ЛЖ. Усредненной нормой считают 45% и выше (по методу Симпсона).
Клиническая картина
Проявления ХСН определяются нарушением сократительной функции одного (стадия IIa) или обоих (стадии IIb и III) желудочков. Они вызваны как гипоперфузией (возникает в круге кровообращения, следующим «после» желудочка с нарушенной функцией), так и венозным застоем (в круге кровообращения «до» желудочка).
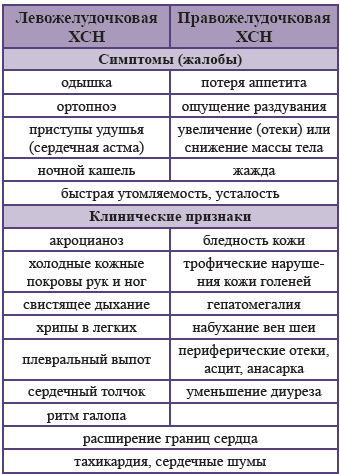
Клиническая картина
Характеристика отеков при ХСН:
всегда двусторонние;
начальная локализация – лодыжки, голень;
мягкие на ощупь;
цвет кожи над отеками – розовый;
к вечеру обычно нарастают (связано с положением тела, поэтому у лежачих пациентов суточной динамики нет).
Характеристика одышки при ХСН:
преимущественно инспираторный характер;
провоцируется физической нагрузкой или увеличенным венозным возвратом (например, в горизонтальном положении ночью);
серый, холодный цианоз;
пациенты занимают сидячее или полувозвышенное положение с резким усилением одышки при попытке лечь (ортопноэ);
сопровождается чувством страха и приближающейся смерти;
в легких выслушиваются сухие, а в нижних отделах – иногда и влажные хрипы.
Длительно текущая ХСН всегда приводит к нарушению функции обоих желудочков, поэтому у большинства пациентов наблюдается комбинация признаков лево- и правожелудочковой ХСН, хотя те или иные могут преобладать.
Диагностика
Не существует единых критериев диагностики ХСН.
На первом этапе оцениваются:
анамнез (наличие возможных причин развития ХСН) и характерные жалобы;
данные физикального осмотра (отеки, хрипы, набухание вен шеи, ритм галопа и др.);
ЭКГ (любое отклонение от нормы; полностью нормальная ЭКГ практически исключает ХСН).
Исследования второго уровня:
ЭхоКГ: снижение ФВ менее 40-45%, увеличение КСО и КДО, толщины стенок ЛЖ, индекса массы миокарда ЛЖ, признаки нарушения расслабления желудочков;
мозговой натрийуретический пептид (BNP) или его N-концевой предшественник (NT-proBNP): нормальный результат практически исключает ХСН, повышение говорит в пользу ХСН; BNP продуцируется кардиомиоцитами в ответ на избыточное растяжение сердечной мышцы.
Всем пациентам с подозрением на ХСН также выполняются:
R-графия ОГК: кардиомегалия, венозный застой, признаки интерстициального и альвеолярного отека легких;
ОАК: анемия (чаще хронического воспаления), может быть увеличена СОЭ;
БАК: изменения, связанные с сопутствующими болезнями внутренних органов или с тяжелой СН (чаще увеличение креатинина, АЛТ, АСТ, СРБ, снижение общего белка, альбуминов, концентрации натрия, нарушения в липидограмме);
ОАМ: протеинурия, глюкозурия;
тест 6-минутной ходьбы для оценки функционального класса (ФК) по NYHA:
ФК I 426–550 м
ФК II 300–425 м
ФК III 150–300 м
ФК IV 0–150 м
нагрузочное тестирование (велоэргометрия, тредмил-тест) для оценки ФК; нормальный результат практически исключает ХСН.
При наличии показаний проводят суточное мониторирование ЭКГ, чреспищеводную ЭхоКГ, МРТ сердца, радионуклидную вентрикулографию, коронарную ангиографию и др.
